兒癌兒童淋巴瘤介紹
引用 (24)
 2024/5/14 16:11:55
2024/5/14 16:11:55
 39591
39591

兒童淋巴瘤
什麼是淋巴?
淋巴管( lymphatic vessel ):淋巴管像血管一樣,在淋巴管中流動之液體稱為淋巴液,淋巴液為乳狀,含蛋白質、脂肪、B細胞淋巴球及T細胞淋巴球,但不含紅血球。
淋巴細胞(淋巴球) (lymphocytes):當淋巴球或其前驅細胞發生癌變,變成癌細胞而不斷增生時,就形成淋巴瘤。淋巴瘤分為B細胞及T細胞兩大類,兩者的病程及治療不一樣。
淋巴腺(淋巴結)(lymph node):微生物入侵可發生淋巴腺發炎現象,此即所謂的淋巴腺炎。轉移的癌細胞入侵或淋巴瘤本身可造成淋巴腺腫大。淋巴腺腫大最常被發現於頸部、腋窩、腹股溝、胸部、腹部和下肢。
淋巴器官(lymphatic organ):主要的淋巴器官有骨髓、胸腺;周圍的包括扁桃腺、右淋巴管、集合淋巴結、脾臟、肝臟、胃、盲腸、小腸及皮膚。
什麼是惡性淋巴瘤(lymphoma)?
意指原發於淋巴結或其它器官中淋巴組織的惡性腫瘤,淋巴瘤是一般常見兒童癌症的第三位,盛行率僅次於急性白血病和腦瘤,約佔兒童癌症的9%。其特徵是正常構造的淋巴結被破壞掉,代之以型態上不成熟或不正常的淋巴球的增殖。包括頸部、腋下、腹股溝的淋巴結,以及在身體內部、胸部縱膈腔或腹部主動脈兩側的淋巴結,一直到腹股溝的淋巴結。淋巴結外的淋巴瘤指發生於器官中的淋巴組織。譬如起源於胃腸道、甲狀腺、頭頸、鼻咽等淋巴組織出來的惡性淋巴癌。
雖然同是由淋巴細胞變成的癌症,淋巴瘤與急性、慢性淋巴性白血病的不同處在於:前者形成固態腫瘤,而後者的癌細胞散佈於骨髓及血液中。但淋巴瘤也有可能骨髓轉移及轉變成白血病,而淋巴性白血病細胞也可能侵犯淋巴結及淋巴組織而形成腫塊。

致病原因:目前致病之明確原因仍不清楚,多項與淋巴瘤形成的相關因素,例如:
1.免疫功能不全:非何杰金氏淋巴瘤可發生在接受器官移植後,服用免疫抑制劑的病童,及其他先天或後天免疫不全之病童。
2.細菌或病毒感染:Epstein-Barr病毒、第一型人類T細胞淋巴瘤白血病病毒、C肝病毒、疱疹8型病毒(HHV-8)或幽門螺旋桿菌感染等,與某些型的非何杰金氏淋巴瘤有相關性。
3.慢性抗原刺激,譬如對穀類中之麩質過敏之瀉肚症(non-tropical sprue)的病人,常在胃腸道中發生惡性淋巴瘤。這可能與麩質對於胃腸道之長期刺激有關。
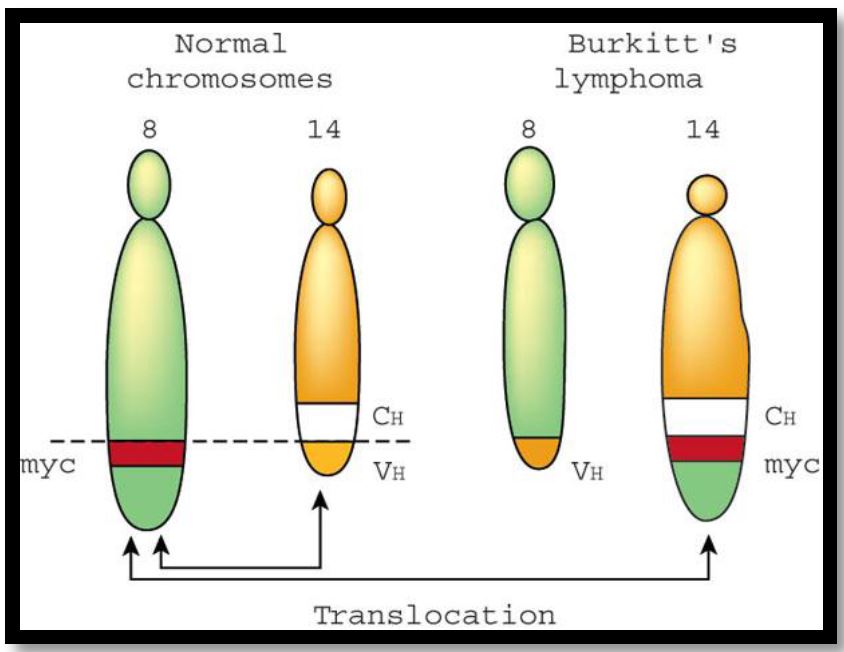
4.染色體之轉位常引起致癌基因如c-myc、BCL-2等之活化,導致淋巴瘤之發生。
5.環境:人們廣泛性地使用或是長期暴露在一些化學製劑下,如殺蟲劑、染髮劑、木器保護劑等,其罹患非何杰金氏淋巴瘤的機率會增加。
淋巴瘤的症狀
早期的淋巴瘤常是沒有症狀或症狀輕微的,而不易察覺及診斷。常見的症狀包括
1.頸部、腋窩或是腹股溝的淋巴結腫大; 2.不明原因的發燒; 3.夜間盜汗; 4.持續的疲勞
5.不明原因的體重下降; 6.咳嗽、呼吸急促; 7.嚴重皮膚搔癢出現紅色斑點。
淋巴瘤的症狀與腫瘤的部位有關,變異性相當大,常見的是淋巴腺的腫大。在淋巴結外的淋巴瘤部位,若發生臟器被壓迫,如胃、小腸或大腸等消化器官,則可能出現消化性潰瘍或胃腸機能障礙之症狀,如腹脹、便血、嘔吐、腹痛等。鼻咽及頭頸部位的淋巴瘤則以鼻咽的症狀或扁桃腺腫大來表現。也有其他淋巴結以外的表現,比如說肋膜積水、腹水或骨頭痛、眼球突出等。若轉移至骨髓或中樞神經則會出現白血病的典型症狀,如貧血、發燒、瘀斑、骨痛、頭痛、嘔吐或神經症狀等,有時在周邊血液裡可見異常淋巴球出現。
診斷
1.身體檢查,觸診頸部、腋窩或腹股部的淋巴結是否腫大,先測量此腫塊的大小、追憶腫大的時間、生長的速度、摸起來的感覺等。淋巴腺腫大並不一定就是淋巴瘤,要初步排除是病毒、細菌感染所致的發炎,或只是良性的增生。
2. 血液及肝腎功能、電解質檢查:可能有貧血、白血球增減、血小板減少的情形。因為淋巴瘤增殖速度很快,也會引起高尿酸、血清酵素等的升高。
3.結節或器官組織做切片檢查,確認為何種淋巴瘤。如果經由骨髓穿刺液、肋膜穿刺液、腹膜穿刺液之檢查即得到証實時,組織活體切片就未必需要。
4.胸部X光:了解縱膈腔淋巴結或肺部是否受侵犯
5.腹部超音波:可以偵測肝臟、脾臟是否受到侵犯,及腹腔內有無之腫瘤。
6.電腦斷層檢查(CT):包含頭、頸、胸、腹及骨盆腔。
7.磁振造影(MRI):可區分腫瘤組織及正常組織的界線,以利日後治療及追蹤之依據。
8.核子醫學(同位素腫瘤掃描或骨骼掃描); PET; 9.骨髓穿刺及切片檢查。10.脊髓液檢查
分類、分期及治療方式
淋巴瘤主要可分為兩種,何杰金氏淋巴瘤(Hodgkin's Lymphoma)以及非何杰金氏淋巴瘤(Non-Hodgkin's Lymphoma)。
一、何杰金氏淋巴瘤(Hodgkin's Lymphoma )
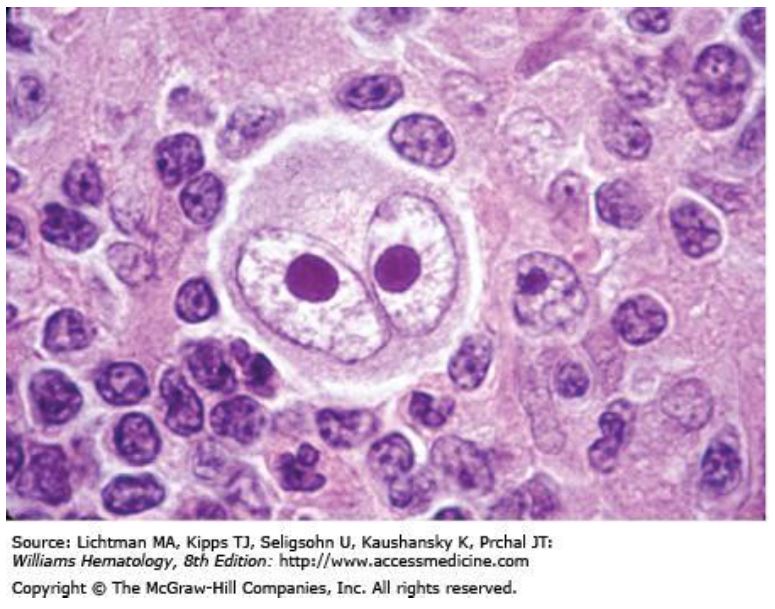
由 Thomas Hodgkin 在 1832年提出,故以其命名,其特徵是會出現Reed-Sternberg 細胞。何杰金氏淋巴瘤好發於兩個年齡群,第一群是 15-35歲的年輕人,第二群是50歲以上的人,男性較多。台灣兒童較少發生何杰金氏淋巴瘤,此病預後甚佳。
(一)何杰金氏淋巴瘤細胞組織病理分類
1.結節硬化型(nodular scleosis):有很多纖維組織把淋巴結隔成很多小結,常見於縱膈腔,兒童何杰金氏淋巴瘤最多的是此型,尤其在年輕女性。
2.淋巴球為主型(lymphocyte predominance):顯微鏡下主要都是正常的淋巴球,腫瘤細胞很少。此型較常發生在孩童,預後最佳。
3.混合細胞型(mixed cellularity):就是正常的淋巴球和腫瘤細胞Reed-Sternberg比例差不多,主要發生在男孩。
4.淋巴球缺乏型(lymphocyte depletion):正常的淋巴球很少,幾乎都是腫瘤細胞。較常見於老年人。
(二)何杰金氏淋巴瘤臨床分期
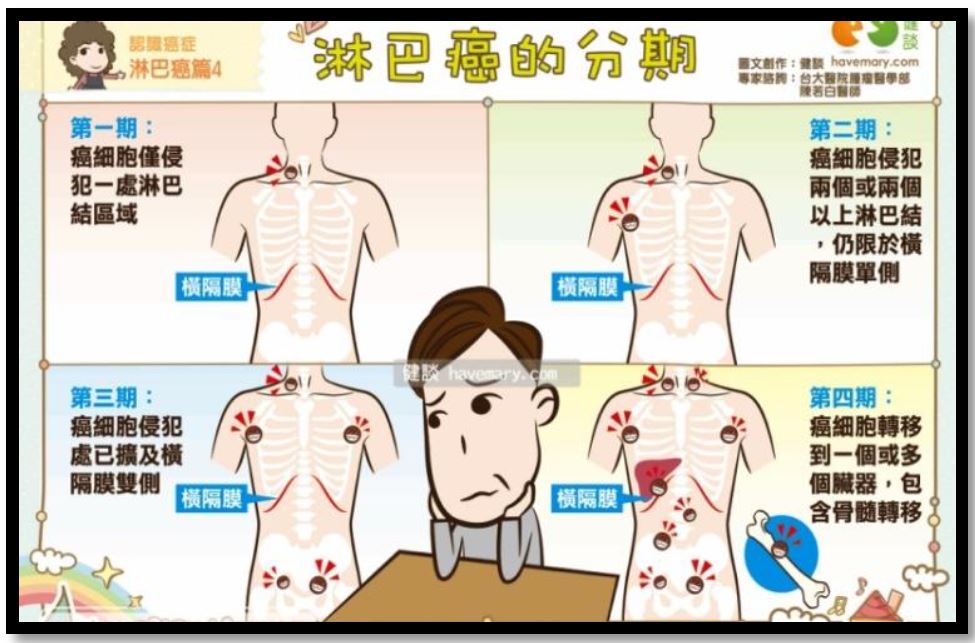
第一期:侵犯限於單一淋巴結,或單一淋巴結外部位。
第二期:橫膈膜同側有兩處或兩處以上,或加上一個淋巴結以外的器官或部位。
第三期:橫膈膜上下同時有兩處或兩處以上之淋巴結受侵犯;或加上一個或兩個淋巴結以外的器官或部位。
第四期:癌細胞已轉移到淋巴結以外的器官,如骨髓、肝、肺、骨等。
若沒有系統性的症狀則在期別旁加上A,若有系統性的症狀則加上B。所謂系統性的症狀是指超過38度C以上無法解釋的發燒、夜間盜汗和六個月之內體重減輕10%以上。
(三)何杰金氏淋巴瘤的治療及預後
兒童期之何杰金氏淋巴瘤以化學治療為主。目前化學治療常以adriamycin或epirubicin、bleomycin、vinblastine等藥物組合使用。如果化療後仍有殘餘腫瘤,再給予局部放射線治療。何杰金氏淋巴瘤的預後極佳,除第四期外,其他病例之治癒率整體而言在八、九成以上。
二、非何杰金氏淋巴瘤(Non Hodgkin's Lymphoma):在台灣,兒童期非何杰金氏淋巴瘤的發生率約是何杰金氏淋巴瘤的4-5倍。
(一)非何杰金氏淋巴瘤組織型分類:兒童依組織型主要可分為三大類
1.淋巴芽細胞型(Lymphoblastic Lymphoma):淋巴芽細胞型淋巴瘤主要發生在兒童及青少年,約佔兒童非何杰金氏淋巴瘤的20-30%,大多為T-cell(但有些是早期B-cell)。大部分病人的腫瘤在橫膈膜以上,包含腹部者少見。
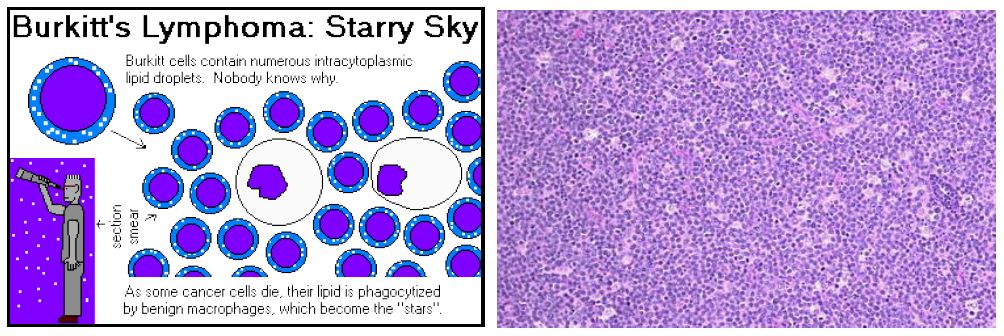
2.Burkitt's / Burkitt's -like Lymphoma:Burkitt's是以Denis Parsons Burkitt命名。Burkitt's細胞因分裂快速,易發生壞死形成一些碎片,被吞噬細胞(macrophage)吞噬,在顯微鏡下看到「星空(starry sky)」的型態。此類淋巴瘤約佔兒童非何杰金氏淋巴瘤的30-40%。這類型的腫瘤生長非常快速。對兒童來說,其症狀決定於腫瘤的位置,腫瘤主要發生在腹部,常伴有腹脹及胃腸症狀,也可發生在鼻咽部、或上下顎骨。亦常發生骨髓或中樞神經系統之轉移。
3.大細胞型(Large Cell Lymphoma):大細胞型主要分瀰漫性B細胞(diffuse large B cell)及分化不良型(CD30+ anaplastic Large Cell),共約佔兒童非何杰金氏淋巴瘤的30%。症狀決定於腫瘤發生位置。腫瘤部位變化很多,可以發生在淋巴結及淋巴結外。
(二)非何杰金氏淋巴瘤臨床分期
與何杰金氏淋巴瘤相似,依以下的原則判斷擴散程度而分為四期:原發部位、受侵犯淋巴結的數目及位置。受侵犯的淋巴結是在橫膈膜的上方、下方、或兩側。癌細胞是否擴散到骨頭、骨髓或中樞神經系統。
(三)非何杰金氏淋巴瘤的治療
1.手術:大部份手術是為了切取腫瘤以利病理診斷,或是用以治療腸內腫瘤所造成之併發症,如腸套疊、腸穿孔、大量腸道出血等,而非對腫瘤本身之治療。一些腹部腫瘤可在化學治療前用外科手術完全切除者,其預後不錯。單純手術切除並無法根治淋巴瘤,要再加上化學治療。
2.化學治療:所有兒童期之非何杰金氏淋巴瘤皆必需接受化學治療。一般來說對B細胞系列的淋巴瘤早期局部性病患(一、二期),化學治療的時間不用太長,強度也不用太強,其長期無復發之存活率可高達八成以上。對三、四期的病人,化療強度雖強,但也只需要數月之時間。對淋巴芽細胞性淋巴瘤,需要2-3年,療程類似急性淋巴性白血病,其長期無復發之存活率可高達七成以上。對三、四期的病人,為預防癌細胞擴散至中樞神經系統,傾向在維持期時需定期加上脊椎給藥。
3.放射線治療:若疾病侵犯至中樞神經系統,會考慮做腦部放射治療。此外在一些對化學治療反應不佳或復發之病例,放射治療或可用以縮小局部之腫瘤或減輕症狀,但這些病例預後極差。